Un comité que asesora a los Centros para el Control y la Prevención de Enfermedades sobre la política de vacunación votó el 5 de diciembre de 2025 para dejar de recomendar que todos los recién nacidos sean vacunados rutinariamente contra el virus de la hepatitis B, revirtiendo una estrategia de prevención de 34 años que casi ha eliminado las infecciones por hepatitis B en la primera infancia en los Estados Unidos.
Antes de que Estados Unidos comenzara a vacunar a todos los recién nacidos con la vacuna contra la hepatitis B en 1991, alrededor de 18.000 niños contraían el virus cada año antes de cumplir 10 años, aproximadamente la mitad de ellos al nacer. Alrededor del 90% de ese subconjunto desarrolló una infección crónica.
En los EE. UU., 1 de cada 4 niños con infección crónica por hepatitis B morirá prematuramente de cirrosis o cáncer de hígado.
Hoy en día, menos de 1.000 niños o adolescentes estadounidenses contraen el virus cada año, una disminución del 95%. Cada año se reportan menos de 20 bebés infectados al nacer.
Soy pediatra y especialista en medicina preventiva que estudia la administración y las políticas de vacunas. Vacunar a los bebés contra la hepatitis B al nacer sigue siendo una de las formas más claras de proteger a los niños estadounidenses de esta infección mortal que dura toda la vida.
¿Qué impulsó el cambio?
En septiembre de 2025, el Comité Asesor sobre Prácticas de Inmunización, o ACIP, un panel independiente de expertos que asesora a los CDC, discutió cambiar la recomendación de dosis de la vacuna contra la hepatitis B al nacer, pero finalmente pospuso la votación.
Este comité revisa periódicamente las pautas sobre vacunas. Sin embargo, desde que el Secretario de Salud y Servicios Humanos, Robert F. Kennedy Jr., disolvió todo el comité y eligió cuidadosamente a nuevos miembros, su actividad se desvió drásticamente de lo habitual. El comité cuenta con procedimientos de larga data para evaluar la evidencia sobre los riesgos y beneficios de las vacunas, pero estos procedimientos no se siguieron en la reunión de septiembre y no se siguieron en esta última decisión.
La nueva recomendación del comité mantiene la vacuna contra la hepatitis B al nacer para los bebés cuyas madres sean positivas al virus. Pero el comité ahora aconseja que los bebés cuyas madres tengan resultados negativos deben consultar a sus proveedores de atención médica. Se instruye a los padres y proveedores de atención médica a sopesar los beneficios de la vacuna, los riesgos de la vacuna y los riesgos de infección mediante la "toma de decisiones individuales" o la "toma de decisiones clínicas compartidas".
La vacuna contra la hepatitis B es notablemente segura y se ha administrado a miles de millones de recién nacidos al nacer.
A primera vista, esto suena razonable. Pero si bien los padres siempre han sido libres de discutir los beneficios y riesgos con sus proveedores de atención médica para tomar una decisión sobre qué es lo mejor para su hijo, este cambio no se basa en evidencia nueva e introduce incertidumbre en una recomendación que ha sido clara durante mucho tiempo.
Como médico, ya veo que esta incertidumbre se manifiesta en la clínica. Recientemente, unos padres primerizos pidieron retrasar la vacuna contra la hepatitis B hasta la adolescencia porque creían que los líderes federales de salud tenían evidencia de que las personas solo se infectaban a través de la actividad sexual o el uso de agujas contaminadas.
Después de una breve conversación, se dieron cuenta de que esto era falso: los niños pueden infectarse no solo al nacer, sino también a través de la exposición rutinaria en el hogar o en el cuidado infantil, incluidos cepillos de dientes compartidos o incluso una mordedura que rompa la piel. Al final, decidieron vacunarse, pero esta experiencia pone de relieve la facilidad con la que se puede engañar a los padres bien intencionados cuando las directrices no son claras y coherentes.
Por qué los CDC adoptaron la vacuna universal contra la hepatitis B
La hepatitis B es un virus que infecta las células del hígado y causa inflamación y daño. Se transmite a través de la sangre y los fluidos corporales y se transmite fácilmente de la madre al bebé durante el parto.
Desde principios de los años 1980 existe una vacuna contra la hepatitis B. Antes de 1991, las directrices de salud pública recomendaban administrar la vacuna contra la hepatitis B a los recién nacidos sólo si tenían un alto riesgo de infección (por ejemplo, si nacieron de una madre infectada con hepatitis B).
Ese plan específico fracasó. Decenas de miles de bebés seguían infectados cada año.
Algunos bebés estuvieron expuestos cuando sus madres no fueron examinadas; otros estuvieron expuestos después de que sus madres se infectaran al final del embarazo, después de su examen inicial. Y como cualquier prueba de laboratorio, la detección puede arrojar resultados falsos negativos, malinterpretarse o no comunicarse adecuadamente al equipo de atención del bebé.
Al reconocer estas deficiencias, los CDC recomendaron la vacunación contra la hepatitis B en 1991 para todos los niños desde el nacimiento, independientemente del riesgo para la madre.
Estados Unidos adoptó una política de vacunar a todos los bebés desde el nacimiento porque el número de personas con hepatitis B era y sigue siendo relativamente alto y porque muchas madres no reciben atención prenatal, por lo que sus infecciones pasan desapercibidas.
Mientras tanto, en algunos países europeos, como Dinamarca, sólo los bebés con ciertos factores de riesgo reciben la vacuna al nacer. Esto se debe a que las infecciones por hepatitis B son mucho menos comunes en esos países y las mujeres embarazadas se someten a más pruebas gracias a la atención sanitaria universal. Debido a estas diferencias, ese enfoque no es eficaz en Estados Unidos. De hecho, la mayoría de los países miembros de la Organización Mundial de la Salud recomiendan una dosis universal al nacer.
Vacunación al nacer
El mayor peligro para los bebés que padecen hepatitis B se produce al nacer, cuando el contacto con la sangre de la madre puede transmitir el virus. Sin tratamiento preventivo o vacunación, entre el 70% y el 90% de los bebés nacidos de madres infectadas se infectarán ellos mismos y el 90% de estas infecciones se volverán crónicas. La infección en estos niños daña silenciosamente su hígado, lo que puede provocar cáncer de hígado y la muerte.
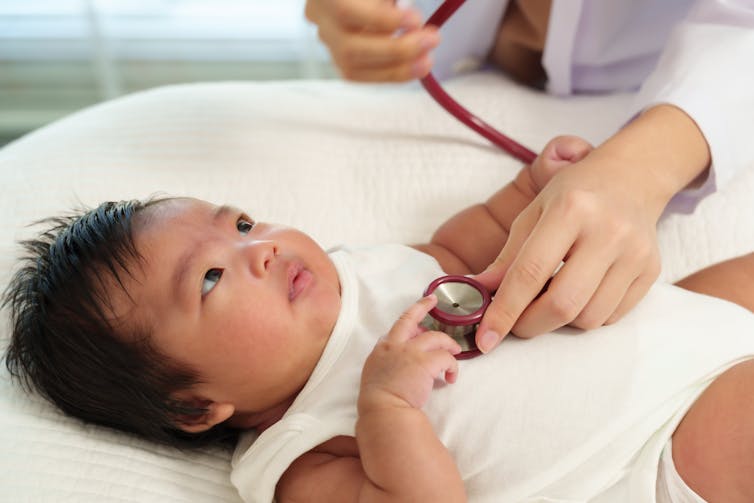
Los niños tienen más probabilidades de contraer hepatitis B al nacer, cuando el contacto con la sangre de la madre puede transmitir el virus. Ekkasit Jokthong/iStock vía Getty Images Plus
Alrededor del 80% de los padres deciden vacunar a su bebé al nacer. Si los padres deciden retrasar la vacunación debido a esta nueva recomendación, los bebés quedarán desprotegidos durante este período más vulnerable, cuando es más probable que la infección provoque una infección crónica y dañe silenciosamente el hígado.
Un artículo de investigación publicado el 3 de diciembre de 2025 estima que si solo los bebés nacidos de madres infectadas con hepatitis B recibieran la vacuna, se producirían 476 infecciones perinatales adicionales por hepatitis B cada año.
Las vacunas contra la hepatitis B utilizadas en los EE. UU. tienen un excelente historial de seguridad. El único riesgo confirmado es una reacción alérgica llamada anafilaxia, que ocurre en aproximadamente 1 de cada 600.000 dosis, y ningún niño ha muerto a causa de esa reacción. Amplios estudios no muestran asociación con otras enfermedades graves.
Cómo se exponen los niños a la hepatitis B
Los bebés y los niños siguen siendo susceptibles a la hepatitis B mucho después del nacimiento.
Los niños pueden infectarse a través de contactos domésticos o de guarderías mediante la exposición a elementos comunes como cepillos de dientes compartidos o una mordedura que rompa la piel. Debido a que la hepatitis B puede sobrevivir durante una semana en las superficies del hogar y muchos portadores no saben que están infectados, incluso los bebés y niños pequeños de madres no infectadas siguen estando en riesgo.
La protección completa contra la hepatitis B requiere una serie de vacunas de tres dosis, administradas a intervalos específicos durante la infancia. Cualquier cosa menos que toda la serie deja a los niños vulnerables de por vida.
Además de cambiar la recomendación de la dosis al nacer, el comité ahora aconseja a los padres que consulten con sus proveedores de atención médica sobre la posibilidad de controlar los niveles de anticuerpos de sus hijos después de una o dos dosis de la vacuna para determinar si se necesitan dosis adicionales. Aunque a veces se recomiendan estas pruebas a personas de grupos de alto riesgo después de haber recibido las tres dosis para confirmar que su sistema inmunológico ha respondido adecuadamente a la vacuna, no sustituyen el hecho de completar la serie.
La recomendación de que todos los bebés reciban la vacuna al nacer y de que completen la serie completa de vacunas está diseñada para proteger a todos los niños, incluidos aquellos que atraviesan lagunas en los exámenes de detección materna o se encuentran con el virus en la vida cotidiana. Un retorno a un enfoque menos eficaz basado en el riesgo amenaza con socavar esta importante red de seguridad.
Partes de este artículo aparecieron originalmente en un artículo anterior publicado el 9 de septiembre de 2025.
.webp)

0 Comentarios